- Autor Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 21:02.
- Viimati modifitseeritud 2025-06-01 06:19.
Ebaregulaarne südamerütm näitab alati südame-veresoonkonna süsteemi talitlushäireid. Sagedased rünnakud põhjustavad tõsiseid tagajärgi. Patoloogia nõuab õigeaegset ravi. Järgmisena mõelge, mis on paroksüsmaalne tahhükardia, milline on haiguse oht ja millist ravi on vaja.
Mis haigus see on
Kood vastav alt RHK-10-le on paroksüsmaalsel tahhükardial 147. Haigus on südame löögisageduse tõus, mis areneb äkki. Rünnak meenutab oma etioloogi alt ekstrasüstooli, seetõttu võime korduvate korduste korral rääkida tahhükardia paroksüsmist.
Ebameeldivate tagajärgede, sealhulgas südameseiskumise vältimiseks on oluline õigeaegselt arstiga nõu pidada.
Haiguste areng
Südamelihas töötab lihases endas olevate impulsside tulemusena. Elektriline signaal levib läbi kiudude ja põhjustab kodade ja vatsakeste vahelduvat kokkutõmbumist. Kui ta kohtab teel mingit takistust, siis on rütm katki. Lihaskiud tõmbuvad kokku üle olemasolevabarjäär, mis viib impulsi tagasitulekuni ja ergastusfookuse moodustumiseni.
Paroksüsmaalse tahhükardia rünnaku taustal väheneb südamelihase taastumise aeg, häiritakse vere väljutamise protsess aordi. See ei jää märkamata aju ja teiste siseorganite talitlusele.
Mis juhtub rünnaku ajal
Patoloogiate puudumisel hakkab südamelihas kokku tõmbuma impulsside tagajärjel, mis tekivad peamises südamestimulaatoris - siinussõlmes. Nende sagedus on tavaliselt 60-90 minutis. Kui rohkem, siis räägitakse tahhükardia tekkest.
Paroksüsmaalsel vormil on mõned iseärasused:
- Stimulaatori roll on südamelihase patoloogiline osa, mis peaks olema seotud impulsside juhtimisega.
- Südame löögisagedus salvestatud.
- Rünnak algab ootamatult ja ka peatub.
- Paroksüsm ei ole normaalne, isegi kui puuduvad muud sümptomid.

Oluline on teha vahet siinustahhükardial ja paroksüsmaalsel tahhükardial. Selleks võetakse arvesse mitmeid märke:
- Südame löögisagedus. Mõlema vormi puhul on kasv.
- Südame löögisagedus. Säilitatakse kodade ja vatsakeste kontraktsioonide õige järjestus.
- Siinustahhükardia impulsi allikas on peamine südamestimulaator ja paroksüsmaalse patoloogilise fookuse korral südames.
- Praegune patoloogia. Siinustahhükardia areneb järk-järgult ja ka aeglaseltkaob ja paroksüsmaalset iseloomustab äkilisus.
- Väärtus kehale. Siinusvorm võib olla normi variant, kuid paroksüsmaalne vorm on alati patoloogia näitaja.
Haiguse klassifikatsioon
Meditsiinis lähenetakse klassifitseerimise küsimusele erinevaid tegureid arvesse võttes.
Kui võtta arvesse paroksüsmaalse tahhükardia rünnaku lokaliseerimist (ICD 10 on haiguse koodiga 147), siis eristatakse järgmisi vorme:
- Kodad. Täiendava erutuse fookus areneb ühes kodades. See hakkab asendama siinuse sektsiooni. Südame löögisagedus on stabiilne, kuid kõrge.
- Atrioventrikulaarne. Ergastus areneb vatsakese kohal asuvas piirkonnas. Kokkutõmbeid on vähem kui eelmisel kujul, kuid impulsid järgnevad kodadest vatsakestesse ja vastupidi.
- Ventrikulaarne paroksüsmaalne tahhükardia. Südame kontraktsioonide rütm ei ole stabiilne, vatsakesed tõmbuvad kokku sagedamini kui kodad. Seda peetakse kõige ohtlikumaks vormiks, kuna see viib kiiresti südamepuudulikkuse tekkeni.
Esimest tüüpi haigusi ja teist saab ühendada üheks vormiks. Sellistel juhtudel räägitakse supraventrikulaarsest paroksüsmaalsest tahhükardiast.
Patoloogia ei pruugi samuti kulgeda samal viisil, seda asjaolu arvestades eristavad nad:
- Terav kuju.
- Krooniline.
- Korduv.
Sõltuv alt supraventrikulaarse paroksüsmaalse tahhükardia tekkemehhanismist on:
- Ektoopiline vorm. Südamelihases on kahjustusi.
- Vastastikune.
- Mitmefookus.
Arvestades patoloogia vormi ja kulgu, valib arst ravitaktika.
Haiguse põhjused
Raske on täpselt kindlaks teha, mis ataki esile kutsus, kuid võib tuvastada mitmeid põhjuseid, mis suurendavad oluliselt paroksüsmaalse tahhükardia riski.
Kui inimesel pole anamneesis südamehaigusi, võib rünnaku esile kutsuda:
- Liigne treening.
- Vaimne ülepinge.
- Alkoholi kuritarvitamine.
- Suitsetamine.
- Vürtsika toidu söömine.
- Kange kohv või tee.
- Kilpnäärme patoloogiad.
- Neeruhäired.
- Seedetrakti häired.
- Mürgiste ravimite, eriti südameglükosiidide või antiarütmikumide kasutamine.

Neid põhjuseid võib seostada välistega, kuid on ka sisemisi põhjuseid, mille hulgas:
- Pärilik eelsoodumus.
- Müokardi infektsioonide esinemine.
- Kaasasündinud südamehaigus.
- Müokardiit.
- Mitraalklapi prolaps.
- Pikaajaline stress.
- Psüühiline stress.
- Reuma.
Paroksüsmaalse tahhükardia hood võivad häirida mitte ainult vanemaid patsiente, vaid ka noori ja isegi lapsi.
Haiguse arengu põhjused lastel
Patoloogia võib avalduda lapsepõlves. Paroksüsmaalnetahhükardia (ICD liigitab selle raskeks haiguseks) areneb lastel sageli järgmistel põhjustel:
- Närvisüsteemi kaasasündinud haigused, nagu vesipea, suurenenud koljusisene rõhk.
- Neerupealiste patoloogiad.
- Türotoksikoos.
- Kaasasündinud südamerike.
- Wolf-Parkinson-White'i sündroom.
- Südamelihase nakkushaigused.
- Vähendused autonoomse närvisüsteemi töös.
Paroksüsmaalne tahhükardia, ICD kood 147, vajab lastel kiiret ravi.
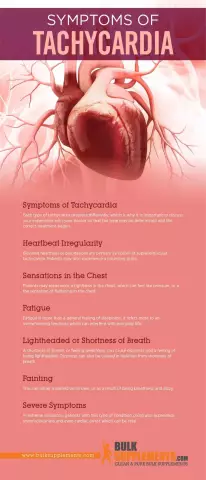
Haiguse sümptomid
Patoloogiahoog areneb alati ootamatult. See on erinevus paroksüsmaalse tahhükardia ja südame rütmi tavapärase rikkumise vahel. Patsient tunneb sel hetkel:
- Terav tõuge rinnaku taha. See on paroksüsmaalse tahhükardia peamine sümptom.
- Südamelöögid on kiired ja sagenenud.
- Võib tunda peapööritust.
- Peavalu.
- Kühmu tunne kurgus.
- Tinnitus.
- Suuruva iseloomuga valu südamepiirkonnas.
- Võimalikud autonoomsed häired, mis väljenduvad: suurenenud higistamine, iivelduse ja oksendamise hoog, kehatemperatuuri kerge tõus.

Pärast rünnaku lõppemist suureneb urineerimine. Kui paroksüsmaalse sõlme tahhükardia rünnak on pikenenud, on võimalikud järgmised rikkumised:
- Üldine nõrkus.
- Madalam vererõhk.
- Teadvuse kaotus.
Praegupikaajalise rünnaku korral on oluline anda inimesele esmaabi.
Haiguse diagnoos
Piisab, kui kogenud spetsialist kuulab ära patsiendi kaebused, et viidata paroksüsmaalse ventrikulaarse tahhükardia esinemisele. Järgmisena saadetakse patsient EKG-le. Uuringud näitavad:
- Õige siinusrütm 140-200 löögini minutis.
- P-laine on nähtav enne vatsakeste kokkutõmbumist, kuid muudetud kujul.
- QRS-kompleks ei ole laienenud ega deformeerunud.
- Atrioventrikulaarne sõlm näitab negatiivset P-lainet pärast QRS-i või selle puudumist.

Lisaõpingud on:
- MRI.
- Südamelihase ultraheliuuring.
- EKG jälgimine päeva jooksul.
- Diagnostilised testid pärast treeningut.
- Koronograafia.
- Südame löögisageduse jälgimine.
- EchoCG. Uuring võimaldab tuvastada müokardi põletikulisi protsesse ja hinnata selle kontraktiilsust.
Pärast diagnoosi kinnitamist (paroksüsmaalse tahhükardia kood 147) määrab arst ravi. See võib olla ambulatoorne või vajada haiglaravi.
Tahhükardia lastel
Oleme juba kohanud põhjuseid, mis võivad lapsepõlves haigust esile kutsuda, ja siis käsitleme sümptomeid.
Lastel ulatub südame löögisagedus rünnaku ajal 200-ni minutis. Kestus võib olla mitmestminutit kuni 3-4 tundi. Kui teete praegu kardiogrammi, märkab spetsialist konkreetseid muutusi.
Patoloogia ilminguid mõjutavad paljud provotseerivad tegurid, sealhulgas:
- Raske rasedus naisel.
- Raske sünnitus.
- Peres esineb psühhosomaatilisi ja vegetatiivseid haigusi, aga ka närvisüsteemi häireid.
- Südamelihase juhtivussüsteemi omadused.
- WPW sündroom.

Väga sageli on alanud rünnaku provokaatoriks emotsionaalne ülepinge või suurenenud füüsiline aktiivsus. Kõige sagedamini areneb rünnak lastel öösel või õhtul, kuid see pole välistatud ka päeval. Statistika järgi, kui see areneb esimest korda, siis 90% juhtudest saab selle kiiresti peatada. Korduvate rünnakute korral on arstiabi hädavajalik.
Haiguseoht
Paroksüsmaalne supraventrikulaarne tahhükardia on oma negatiivsete tagajärgede tõttu ohtlik. Haiguse tüsistused on järgmised:
- Ventrikulaarne fibrillatsioon, mis võib lõppeda surmaga.
- Ägeda südamepuudulikkuse areng.
- Kardiogeenne šokk.
- Kopsukoe turse.
- stenokardia.
- Müokardiinfarkt.
- Kroonilise südamepuudulikkuse progresseerumine
Tüsistuste areng sõltub südamelihase seisundist ja kaasnevate siseorganite patoloogiate olemasolust.
Esmaabi haigetele
Paroksüsmaalse tahhükardia sümptomite ilmnemisel on oluline anda inimesele esmaabi. See on järgmine:
- Aidake inimesel istuda või diivanile pikali heita.
- Avage rõivaste ülemised nööbid, et saaksite vab alt hingata.
- Ava aken värske õhu saamiseks.
- Rahustage patsienti.
Rünnaku saate peatada vaga altehnikate abil, mis vähendavad mõju sümpatoadrenaalse süsteemi südamelihasele. Tehnikate olemus on järgmine:
- Rakenda tavalist pinget.
- Püüdke järsult välja hingata, kuid hoidke oma suu ja ninakäigud suletuna. See on Valsalva manööver.
- Ashneri test. Vajutage silmamunade sisenurkadele.
- Pese end külma veega.
- Püüdke esile kutsuda okserefleksi.
- Vajutage unearterite piirkonnas unearteri siinuste piirkonda.
Need tehnikad ei anna alati soovitud tulemust, seetõttu on paroksüsmaalse supraventrikulaarse tahhükardia rünnaku peatamiseks vaja kasutada antiarütmikume.
- Intravenoosselt manustatud 10% ATP lahust või 5% glükoosilahust, kuid seda saab teha ka siis, kui vererõhu langus puudub.
- Süstige madalal rõhul "Novocainamide" koos "Metasooni" või "Adrenaliiniga".
- Kui täheldatakse supraventrikulaarset patoloogia vormi, kasutage amiodarooni, digoksiini, disopüramiidi.
- Mõnel juhul annab b-blokaatorite kasutamine positiivse efekti.
Kui see ei aidanudabi, paroksüsmaalne tahhükardia ei taandu, tuleb kiiresti kutsuda arst.
Patoloogiateraapia
Pärast esmaabi, kui haigushoog kordub mitu korda kuus, on vaja tõsist ravi. Kui tahhükardia ventrikulaarne vorm, tuleb patsient kiiresti hospitaliseerida. Muudel juhtudel võite läbida ravi ambulatoorselt.
Ravi valitakse igale patsiendile individuaalselt, võttes arvesse rünnakute sagedust, patoloogia vormi, lokaliseerimist ja kulgu. Arvestada tuleb kaasuvate patoloogiatega.
Ravi eesmärk ei ole mitte ainult haigushoogude, vaid ka neid esile kutsunud põhjuste kõrvaldamine. Mõnikord nõuab see patsiendilt mitmeid täiendavaid uuringuid. Kõige sagedamini määrab arst patsiendile järgmise ravimite loetelu:
- "Cardaron" südame löögisageduse parandamiseks.
- Adrenaliini blokeerimiseks kirjutavad nad välja "A Tenololi".
- Verapamiil on k altsiumiblokaator.
- Glütsiini rütmi taastamiseks.
- Valocardini kirjutatakse välja rahustina.
- "Viirpuu Tinktuura".

Loetletud ravimid leevendavad patsiendi seisundit, kuid efektiivsuse suurendamiseks on vajalik antiarütmikumide määramine. Neid ravimeid manustatakse ainult intravenoosselt haiglas arsti järelevalve all:
- Kinidiin.
- Aymalin.
- Etmozin.
Kui ravi ei anna märgatavaid positiivseid tulemusi ja krampekorratakse, siis määratakse elektriimpulss.
Rasketel juhtudel on soovitatav operatsioon, mille käigus tehakse mehaaniline, laser-, krüogeenne või keemiline hävitamine. Võimalik, et patsient vajab südamestimulaatorit.
Patsiendi prognoos
See sõltub mitmest tegurist:
- Paroksüsmaalse tahhükardia vormid.
- Krambihoogude kestus ja sagedus.
- Tüsistuste olemasolu.
- Südamelihase seisundid.
Kui müokardil on ulatuslikud kahjustused, suureneb risk ventrikulaarse fibrillatsiooni ja südamepuudulikkuse tekkeks. Supraventrikulaarne vorm on parima prognoosiga. Sellel on kõige vähem mõju inimese üldisele tervisele, kuid sellest on peaaegu võimatu täielikult lahti saada. Selle vormi kulg on kõige sagedamini tingitud südamelihase füsioloogilistest omadustest ja põhihaigusest, millest on saanud krambihoogude esilekutsuja.
Vähem soodne prognoos vatsakeste vormile, mis areneb südamepatoloogiate taustal. Kuid regulaarsed visiidid arsti juurde ja välja kirjutatud ravimite mitu korda võtmine vähendab äkilise südamepuudulikkuse ja surma tõenäosust.
Haiguste ennetamine
Paroksüsmaalse tahhükardia teket on võimatu täielikult ära hoida, kuid saate vähendada selle esinemise tõenäosust. Selleks peate järgima mõningaid ennetusmeetmeid:
- Ravige õigeaegselt kõiki kehas esinevaid nakkushaigusi.
- Pöörduge arsti poole, kuiprobleemide ilmnemine südamelihase töös.
- Jälgi tervislikku eluviisi.
- Välista suitsetamine ja alkoholi kuritarvitamine.
- Mõelge toitumine uuesti läbi, laual peaks olema ainult täisväärtuslik ja tervislik toit, milles on palju vitamiine ja olulisi aineid.
- Vältige suurenenud füüsilist ja vaimset stressi.
- Kui teil on suurenenud närviline erutuvus, võtke kergeid rahusteid.
- Ärge kuritarvitage kanget kohvi ja teed.
- Uute hoogude ärahoidmise ravi määramisel peaksite regulaarselt võtma arsti poolt soovitatud ravimeid.

Haigusega saab hakkama, kui te ei ignoreeri ebameeldivaid sümptomeid ja pöördute arsti poole. Õigeaegne ravi aitab vabaneda paroksüsmaalse tahhükardia rünnakutest.